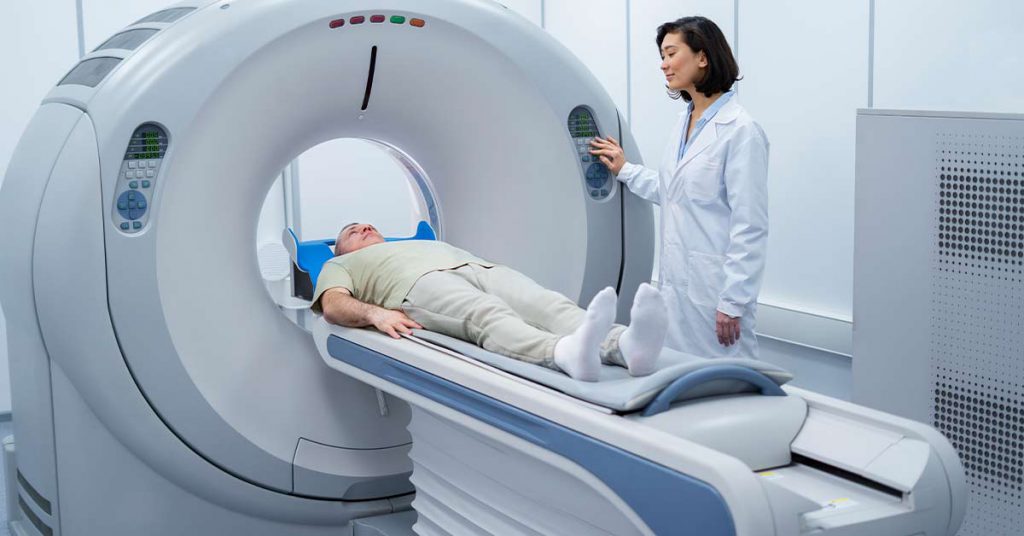
O complexo médico-industrial aperfeiçoou uma fórmula tão lucrativa que causaria inveja em Wall Street: transformar pessoas saudáveis em pacientes para o resto da vida por meio de exames de rotina que geram medo, criam intervenções desnecessárias e estabelecem padrões de doenças crônicas. De tomografias computadorizadas que liberam doses de radiação que alarmariam trabalhadores de usinas nucleares a colonoscopias que devastam o microbioma intestinal que alegam proteger, cada modalidade de exame revela o mesmo padrão predatório.
Fonte: Lies are Unbekoming
Os números contam uma história contundente, 90 milhões de tomografias computadorizadas criam anualmente 100.000 cânceres futuros, 600.000 histerectomias realizadas anualmente, das quais 90% são consideradas evitáveis, e mamografias que aumentam o risco de câncer de mama por meio da própria radiação destinada a detectá-lo. No entanto, essas práticas persistem não apesar de seus danos, mas por causa deles, pois cada intervenção gera receita a partir das complicações que cria.
A revelação mais assustadora não vem de críticos de fora da medicina, mas dos próprios médicos, desde o alerta de Harvey Bigelsen de que os médicos são “mais prejudiciais que os germes” até a angústia de Richard Ablin por seu teste de PSA ter se tornado um “desastre de saúde pública”, esses são insiders expondo a transformação de sua própria profissão no que só pode ser chamado de Cartel Médico. O padrão de predação segue um roteiro previsível em todas as modalidades de triagem.
Primeiro, vem a urgência fabricada, a insistência de que a triagem de rotina salva vidas, apesar das evidências mostrarem o contrário. O estudo NordICC revelou uma modesta redução de 18% na incidência de câncer por meio da colonoscopia, sem redução significativa nas mortes, exigindo que 455 pessoas fossem rastreadas para prevenir apenas um câncer ao longo de uma década. Da mesma forma, vários estudos demonstram que mamografias de rotina e testes de PSA não reduzem a mortalidade, criando cascatas de falsos positivos, biópsias desnecessárias e tratamentos que alteram a vida para condições que nunca teriam causado danos.
Em seguida, vem a minimização sistemática dos riscos, os pacientes raramente ouvem que a exposição à radiação da mamografia é equivalente a centenas de radiografias de tórax, que a preparação para a colonoscopia atua como um “incêndio florestal” através do microbioma intestinal ou que as ondas de ultrassom podem aquecer o tecido fetal e afetar a migração neuronal em cérebros em desenvolvimento. Os incentivos financeiros são impressionantes: ultrassons de rotina acrescentam mais de US$ 1 bilhão anualmente aos custos do pré-natal, o exame de PSA gera US$ 3 bilhões anualmente, enquanto a indústria da colonoscopia arrecada US$ 4 bilhões.
Cada exame é justificado pelo mantra da “detecção precoce”, quando a verdadeira detecção é de novas fontes de receita. A genialidade desse sistema reside em como cada intervenção cria a necessidade de mais intervenções, estabelecendo o que Mendelsohn chamou de “diagnóstico criativo”, encontrar doenças onde elas não existem, redefinindo constantemente as normas de saúde. Os limiares de pressão arterial caem a cada poucos anos, convertendo instantaneamente milhões de pessoas em pacientes hipertensos que necessitam de medicação vitalícia, com 79% dos homens com mais de 75 anos agora classificados como doentes pelas diretrizes atuais.
Intervenções cirúrgicas revelam o aspecto mais sinistro desse efeito cascata. Como Bigelsen documentou, cada cirurgia cria tecido cicatricial permanente que retém a inflamação, forçando o corpo a contornar essas “barreiras” até que a exaustão leve à doença crônica anos depois. Uma histerectomia não remove apenas um órgão, ela desencadeia a perda da função ovariana em 35% a 40% das mulheres que mantêm os ovários, cria disfunção do assoalho pélvico e pode até resultar no que as sobreviventes descrevem como “perda do sentimento maternal”.
O incidente da tomografia computadorizada do Cedars-Sinai, onde 206 pacientes receberam doses de radiação oito vezes maiores do que o planejado durante dezoito meses antes que alguém percebesse, exemplifica a realidade assustadora do sistema: mesmo quando causa danos óbvios, como perda de cabelo e sintomas neurológicos, a máquina continua funcionando porque pará-la exigiria reconhecer o dano que está sendo causado. O que une essas práticas de triagem aparentemente absurdas é a violação fundamental do princípio mais básico da medicina: primeiro, não causar dano. Em vez disso, temos um sistema em que o dano é o modelo de negócios.
Técnicos de ultrassom em franquias comerciais examinam fetos por 90 minutos, tentando obter a imagem perfeita, enquanto o bebê mostra sinais de sofrimento. Urologistas brincam sobre remover “um ou dois úteros por mês para pagar o aluguel”. Radiologistas solicitam tomografias computadorizadas sabendo que as leituras da pressão arterial variam em 14 pontos naturalmente, mas pretendiam que uma única leitura elevada justificasse a medicação por toda a vida.
O DIU, projetado para criar inflamação crônica a fim de prevenir a gravidez, torna-se a fonte da hepatite C quando essa inflamação sobrecarrega o fígado, no entanto, remover o dispositivo e permitir que a inflamação se resolva cura a doença “incurável”. Esses não são mistérios médicos; são resultados previsíveis de um sistema que lucra com a criação e manutenção de doenças. A tragédia se agrava quando muitas “doenças” que estão sendo tratadas são, na verdade, tentativas do corpo de se curar de intervenções médicas anteriores, o que parece ser doença de Lyme ou fibromialgia geralmente tem origem em inflamações acumuladas devido a cirurgias realizadas décadas antes.
O caminho a seguir exige reconhecer que aqueles que compreendem esse sistema predatório devem passar a vida evitando-o ativamente, buscando a verdadeira saúde por meio do apoio às notáveis capacidades de autocura do corpo, em vez de se submeterem a intervenções que as interfiram. Isso significa questionar todos os exames, recusar exames de rotina que buscam problemas em pessoas saudáveis e compreender que nove em cada dez doenças se resolvem sem intervenção médica. Significa encontrar os raros profissionais que ainda honram a sabedoria do corpo, aqueles que reconhecem os sintomas como comunicação, não como inimigos a serem suprimidos.
Mais importante ainda, significa confiar nos avisos de médicos corajosos que romperam as fileiras para expor a corrupção de sua profissão: Vernon Coleman documentando como medicamentos prescritos matam mais pessoas do que substâncias ilegais, um médico do Centro-Oeste revelando como os medicamentos para pressão arterial frequentemente causam os mesmos problemas que alegam prevenir, e inúmeros outros que arriscaram suas carreiras para dizer a verdade.
O sistema médico não está quebrado, ele está funcionando exatamente como projetado, convertendo corpos humanos em fluxos de receita por meio do medo, de intervenções desnecessárias e da criação de doenças crônicas. Para aqueles que enxergam com clareza, a única jogada vencedora é não brincar, sair desse sistema predatório e retomar o controle sobre a nossa própria saúde.
Como esses corajosos médicos nos mostraram, a maior ameaça ao nosso bem-estar muitas vezes veste um jaleco branco e vem munida de exames, tomografias e procedimentos dos quais nunca precisávamos. A Big Pharma suborna médicos para incentivar vacinação de crianças.

Analogia
Imagine tomografias computadorizadas como holofotes potentes usados por seguranças que revistam um prédio à noite. Esses holofotes são incrivelmente eficazes, eles podem iluminar instantaneamente cantos escuros, revelar perigos ocultos e ajudar os seguranças a tomar decisões críticas de segurança. Mas aqui está o problema: cada vez que o holofote é usado, ele deposita uma pequena quantidade de resíduo invisível e permanente em qualquer coisa que ilumine. Use o holofote uma vez em uma pessoa e o resíduo é insignificante.
Mas ilumine-o repetidamente, especialmente em crianças cujos corpos ainda estão em desenvolvimento, e esse resíduo se acumula, eventualmente causando sérios danos anos depois. A tragédia é que os seguranças raramente informam as pessoas sobre esse resíduo, muitos nem sabem quanto se acumula a cada uso, e a empresa proprietária do prédio ganha dinheiro cada vez que o holofote é ligado, então eles instalaram holofotes em todos os corredores e incentivam os seguranças a usá-los constantemente, mesmo para verificar áreas bem iluminadas.
Enquanto isso, lanternas e óculos de visão noturna ficam sem uso no armário de suprimentos, perfeitamente capazes de fazer o trabalho com segurança em muitas situações, mas exigem um pouco mais de tempo e esforço para usar.
A explicação do elevador de um minuto
As tomografias computadorizadas são como raios-X com esteroides, ferramentas de diagnóstico incrivelmente poderosas que revolucionaram a medicina, mas têm um custo oculto: a radiação cancerígena. Cada tomografia deposita radiação no corpo que nunca desaparece e que se acumula com o tempo. Atualmente, realizamos 90 milhões de tomografias computadorizadas por ano nos Estados Unidos, contra 3 milhões em 1980, e os cientistas projetam que isso causará mais de 100.000 cânceres no futuro.
O verdadeiro escândalo? Apenas 15% dos hospitais informam os pacientes sobre esses riscos antes da tomografia, enquanto os médicos solicitam exames desnecessários para evitar processos judiciais e os hospitais os promovem porque são lucrativos. As crianças são especialmente vulneráveis, seus corpos em crescimento são até 10 vezes mais sensíveis aos danos da radiação. Muitos desses exames poderiam ser substituídos por alternativas sem radiação, como ressonância magnética ou ultrassom, mas esses exames demoram mais e geram menos lucro.
A solução não é abandonar as tomografias computadorizadas, elas salvam vidas quando realmente necessárias. Mas precisamos parar de tratá-los como fotos casuais e começar a tratá-los como as ferramentas poderosas e potencialmente perigosas que são, com consentimento informado adequado e consideração cuidadosa sobre se cada verificação é realmente necessária.
Quer saber mais? Confira a campanha Image Gently sobre segurança radiológica pediátrica, confira as recomendações do Choosing Wisely sobre exames médicos desnecessários ou pesquise o modelo linear sem limiar de risco de radiação.
Resumo de 12 pontos
1. O Crescimento Explosivo da Tomografia Computadorizada.
O uso da tomografia computadorizada disparou de 3 milhões de exames anuais em 1980 para mais de 90 milhões hoje nos Estados Unidos, tornando a imagem médica a principal fonte de exposição à radiação para a maioria dos americanos, além da radiação de fundo natural. Esse aumento de trinta vezes reflete tanto o valor diagnóstico da tecnologia quanto os padrões preocupantes de superutilização.
À medida que os tomógrafos se tornaram mais rápidos, mais acessíveis e disponíveis 24 horas por dia, 7 dias por semana, o limite para solicitar exames diminuiu progressivamente, com os médicos cada vez mais optando por exames de imagem em vez de observação clínica. A proliferação foi impulsionada por múltiplos fatores, incluindo medicina preventiva, incentivos financeiros e expectativas culturais que equiparam mais testes a melhores cuidados.
2. A Bomba-Relógio do Câncer
Cientistas projetam que tomografias computadorizadas realizadas somente em 2023 causarão aproximadamente 103.000 casos futuros de câncer nos Estados Unidos, potencialmente representando 5% de todos os novos diagnósticos de câncer anualmente.
Embora o risco individual permaneça relativamente pequeno, o impacto populacional torna-se impressionante quando multiplicado por milhões de pacientes. Os cânceres mais comuns induzidos por radiação incluem leucemia, câncer de pulmão, cólon, bexiga, tireoide e mama, com tomografias computadorizadas abdominais e pélvicas contribuindo para quase 40% dos cânceres projetados.
Esses cânceres se desenvolvem silenciosamente ao longo de anos ou décadas, criando uma desconexão temporária entre a tomografia e as consequências, o que torna o risco fácil de ignorar.
3. As crianças carregam o maior fardo.
As crianças enfrentam riscos dramaticamente elevados de radiação de TC devido à sua maior radiossensibilidade celular e maior expectativa de vida restante para o desenvolvimento de câncer. Estudos mostram que as crianças podem ser até dez vezes mais sensíveis à radiação do que os adultos, com apenas 5 a 10 tomografias computadorizadas de crânio acumulando radiação suficiente para aumentar significativamente o risco de câncer.
O estudo britânico de referência com 178.604 crianças descobriu que aquelas expostas a doses cumulativas acima de 30 mGy demonstraram risco três vezes maior de leucemia. Apesar dessas vulnerabilidades elevadas, muitas instalações continuam usando protocolos adultos para pacientes pediátricos, e os pais raramente recebem informações adequadas sobre os riscos da radiação para seus filhos.
4. O Escândalo do Consentimento Informado
Apenas 15% dos centros médicos acadêmicos informaram adequadamente os pacientes sobre os riscos da radiação da TC, enquanto 84% discutiram reações menos significativas ao contraste. Essa falha sistemática viola os princípios bioéticos fundamentais de autonomia e consentimento informado, negando aos pacientes o direito de tomar decisões informadas sobre seus cuidados.
A lacuna de comunicação é gritante: 78% dos médicos acreditam que discutem os riscos, mas apenas 20% dos pacientes se lembram de ter sido informados. Barreiras estruturais, incluindo a responsabilidade fragmentada entre médicos solicitantes e radiologistas, criam lacunas de responsabilização, nas quais ninguém assume a responsabilidade pela comunicação abrangente dos riscos.
5. A Sombra Cara da Medicina Preventiva
O medo de processos por negligência médica impulsiona 38% das tomografias computadorizadas em alguns cenários, solicitadas principalmente por proteção legal e não por necessidade médica. Essas tomografias preventiva contribuem com cerca de US$ 501 milhões anuais em custos desnecessários de saúde, expondo os pacientes a uma média de 8,8 mSv de radiação por pessoa.
Notavelmente, apenas 2,2% das tomografias solicitadas preventivamente resultaram em mudanças na gestão, destacando a ineficiência da prática motivada pelo medo. O ambiente médico-legal cria um incentivo perverso, onde os médicos enfrentam maior responsabilidade por deixarem de fazer diagnósticos raros do que por causarem cânceres induzidos por radiação anos depois.
6. A Máquina de Dinheiro do Autoencaminhamento
Médicos que possuem instalações de imagem ou têm participação financeira nelas solicitam o dobro de tomografias computadorizadas do que aqueles sem tais conflitos, gerando aproximadamente 400.000 exames desnecessários e US$ 109 milhões em custos excedentes anualmente.
Essa brecha no autoencaminhamento cria conflitos diretos entre o lucro do médico e a segurança do paciente, com sistemas de pagamento por serviço prestado que recompensam o volume em detrimento da adequação.
As instalações de saúde enfrentam pressão adicional para maximizar a utilização de scanners caros, com equipamentos multimilionários que exigem altos volumes de exames para justificar o investimento, independentemente da necessidade clínica.
7. O Alerta do Cedars-Sinai:
O incidente do Cedars-Sinai, ocorrido em 2008-2009, expôs 206 pacientes a doses de radiação até oito vezes maiores do que o pretendido durante tomografias computadorizadas de perfusão cerebral, com 40% apresentando efeitos imediatos, incluindo perda de cabelo, vermelhidão da pele e sintomas neurológicos.
A superexposição permaneceu sem ser detectada por 18 meses, apesar dos sinais clínicos óbvios, descobertos apenas quando o paciente relatou os sintomas diretamente. Este incidente desencadeou ações judiciais coletivas, ações regulatórias da FDA e a legislação histórica de controle de radiação da Califórnia, revelando falhas sistemáticas no monitoramento de radiação e na supervisão institucional que provavelmente existem em muitas instalações.
8. A Cascata de Achados Incidentais
Aproximadamente 25% das tomografias computadorizadas revelam achados incidentais – anormalidades inesperadas, não relacionadas ao motivo original da imagem, que desencadeiam uma série de exames de acompanhamento, biópsias e procedimentos. Esses achados, geralmente cistos ou nódulos benignos que jamais causariam danos, geram custos de US$ 1.100 a US$ 3.500 por paciente em exames adicionais, além de sofrimento psicológico.
Programas de tomografia computadorizada de rastreamento de corpo inteiro exemplificam esse problema, cobrando US$ 1.000 por exame, enquanto geram custos médios de acompanhamento de US$ 2.500 por pessoa, tudo sem evidência de benefício em termos de mortalidade e com exposição à radiação equivalente a várias centenas de radiografias de tórax.
9. Lições Internacionais sobre Restrição
Os padrões globais de utilização da TC revelam que alta utilização não significa melhores resultados em saúde. A Coreia do Sul lidera com 311,1 exames por mil pessoas anualmente, seguidos de perto pelos EUA com 289,2, enquanto a Alemanha utiliza 158,1 e os Países Baixos 148,2 por mil.
Os países europeus com menor utilização alcançam resultados em saúde comparáveis ou superiores, sugerindo que muitos exames em países com alta utilização são desnecessários. Essas variações refletem diferenças culturais, abordagens regulatórias e sistemas de pagamento, e não a necessidade médica, demonstrando que reduções drásticas no uso da TC são possíveis sem comprometer a qualidade do atendimento.
10. A Falha das Salvaguardas Atuais.
Princípios de segurança existentes, como ALARA (As Low As Reasonably Achievable), concentram-se na minimização da dose de radiação por exame, mas não abordam se os exames devem ser realizados. Iniciativas voluntárias como Image Gently, Image Wisely e Choosing Wisely aumentaram a conscientização, mas carecem de mecanismos de fiscalização para mudar os padrões de prática.
A supervisão da FDA prioriza a segurança dos equipamentos em vez da adequação da utilização, criando lacunas regulatórias. Sem requisitos obrigatórios ou incentivos financeiros para o uso adequado, esses programas bem-intencionados têm impacto limitado contra as poderosas forças sistêmicas que impulsionam o uso excessivo.
11. Alternativas viáveis existem, mas continuam subutilizadas.
A ressonância magnética e a ultrassonografia oferecem imagens sem radiação que poderiam substituir muitas tomografias computadorizadas, com a ressonância magnética proporcionando visualização superior de tecidos moles e a ultrassonografia oferecendo capacidade de geração de imagens em tempo real.
No entanto, barreiras, como tempos de exame mais longos (30 a 60 minutos para ressonância magnética versus 5 a 10 minutos para tomografia computadorizada), custos mais altos e disponibilidade reduzida, limitam a adoção. A “necessidade de velocidade” nos departamentos de emergência e os incentivos econômicos que favorecem tomografias computadorizadas rápidas e lucrativas perpetuam a exposição à radiação, mesmo quando alternativas mais seguras seriam suficientes.
Os avanços tecnológicos reduziram as doses de radiação por exame, mas não abordam o problema fundamental da utilização desnecessária.
12. O Caminho a Seguir Requer Mudança Sistêmica
Uma reforma significativa exige mudanças abrangentes, incluindo consentimento informado obrigatório com divulgação específica do risco de radiação, sistemas de pagamento baseados em valor que recompensem o uso apropriado em detrimento do volume, e ferramentas de apoio à decisão clínica que monitoram a exposição cumulativa à radiação. A educação médica deve se expandir para incluir treinamento em biologia da radiação e comunicação de risco.
A supervisão regulatória deve se estender além dos equipamentos para os padrões de utilização, com padronização nacional dos requisitos de proteção. As organizações de saúde precisam de comitês multidisciplinares, incluindo defensores dos pacientes, para supervisionar as decisões sobre imagens. O objetivo não é eliminar as tomografias computadorizadas, mas garantir que sejam usadas criteriosamente, com total conscientização do paciente e somente quando os benefícios superarem claramente os riscos quantificáveis de câncer.
A Pepita de Ouro
O insight mais profundo, porém pouco conhecido, dessa análise é o conceito de “assassinato estatístico em câmera lenta”. Enquanto um médico que administrasse acidentalmente uma dose letal de medicamento enfrentaria consequências imediatas, os 103.000 cânceres futuros resultantes de tomografias computadorizadas realizadas em um ano representam mortes igualmente reais que simplesmente se desenrolam ao longo de alguns anos, em vez de minutos.
Esses cânceres induzidos por radiação não são abstrações teóricas ou estatísticas, são mortes específicas e evitáveis, com vítimas identificáveis que simplesmente ainda não sabem que foram prejudicadas. O atraso de 18 meses na descoberta das superexposições do Cedars-Sinai revela como sistematicamente falhamos em conectar as decisões médicas de hoje com os diagnósticos de câncer de amanhã.
Essa desconexão temporal entre causa e efeito cria uma forma única de dano médico, em que a evidência literalmente morre com o paciente, já que os cânceres induzidos por radiação são indistinguíveis dos cânceres “naturais” na autópsia. O sistema médico basicamente criou um crime perfeito: causar dezenas de milhares de mortes anualmente por meio de exposição evitável à radiação, ao mesmo tempo em que mantém uma negação plausível completa para qualquer caso individual, ao mesmo tempo em que lucra com cada exame realizado.
Com base na análise abrangente dos riscos e do uso excessivo da tomografia computadorizada, aqui está uma lista prática de perguntas para fazer ao seu médico quando ele recomendar uma tomografia computadorizada:
Perguntas essenciais a serem feitas antes de concordar com uma tomografia computadorizada
Sobre a necessidade médica:
- Porque preciso especificamente dessa tomografia computadorizada?
- O que você está procurando e como os resultados mudarão meu tratamento?
- O que acontece se não fizermos essa verificação?
- Minha condição pode ser diagnosticada primeiro por meio de exame físico ou outros testes?
Sobre alternativas:
- Existem alternativas sem radiação, como ressonância magnética ou ultrassom, que poderiam fornecer as mesmas informações?
- Esperar e monitorar meus sintomas seria uma opção razoável?
- Poderíamos tentar um teste mais simples primeiro, como exames de sangue ou raios X?
Sobre os riscos de radiação:
- Qual é a dose de radiação para esta tomografia computadorizada específica?
- Como essa exposição à radiação se compara à radiação de fundo ou às radiografias de tórax?
- Considerando minha idade e histórico médico, qual é o risco aumentado de câncer devido a esse exame?
- Tenho algum fator que me torna mais sensível à radiação (idade jovem, gravidez, exposição anterior à radiação)?
Sobre sua história:
- Quantas tomografias computadorizadas fiz no último ano? Ao longo da minha vida?
- Qual é a minha exposição cumulativa à radiação de todos os exames de imagem médica anteriores?
- Você tem conhecimento de todos os meus exames anteriores, incluindo aqueles de outras instalações?
Sobre a instalação:
- Esta instalação utiliza protocolos de redução de dose e equipamentos modernos?
- Esta instalação é credenciada para exames de tomografia computadorizada?
- Quem realizará e interpretará o exame?
Perguntas críticas de acompanhamento:
- Esse exame está sendo solicitado por motivos de medicina preventiva?
- Em uma escala de 1 a 10, quão necessária é essa tomografia para meu diagnóstico?
- Se fosse seu filho/cônjuge/pai/mãe, você recomendaria esse exame?
- Você pode documentar a dose de radiação que receberei no meu prontuário médico?
Situações de alerta que exigem análise extra:
- Traumatismo craniano leve sem sintomas graves
- Condições crônicas que exigem exames repetidos
- Exames de “rotina” ou “de linha de base” sem sintomas específicos
- Exames de triagem de corpo inteiro
- Exames solicitados imediatamente, sem tentar outros diagnósticos primeiro
Lembre-se: você tem o direito de recusar qualquer procedimento médico, pedir um tempo para pensar sobre ele ou buscar uma segunda opinião. Um bom médico respeitará suas perguntas e fornecerá respostas claras sobre riscos e benefícios.
30 perguntas e respostas
1. Qual é a escala atual de uso da tomografia computadorizada nos Estados Unidos e como ela mudou nas últimas décadas?
O uso de tomografias computadorizadas tem experimentado um crescimento explosivo nos Estados Unidos, passando de aproximadamente 3 milhões de exames anuais em 1980 para mais de 90 milhões de exames por ano atualmente. Isso representa um aumento de trinta vezes, que expandiu drasticamente a exposição da população à radiação ionizante de fontes médicas, tornando a imagem médica a principal fonte de exposição à radiação para a maioria dos americanos, além da radiação de fundo natural.
A proliferação reflete tanto o inegável valor diagnóstico da tecnologia quanto os preocupantes padrões de superutilização. À medida que os tomógrafos computadorizados se tornaram mais rápidos, mais acessíveis e disponíveis 24 horas por dia, 7 dias por semana, nos departamentos de emergência, o limite para solicitação de exames diminuiu progressivamente, com os médicos cada vez mais optando por exames de imagem em vez de observação clínica ou abordagens diagnósticas alternativas.
2. Quantos casos futuros de câncer estão projetados para resultar de tomografias computadorizadas realizadas somente em 2023?
Um estudo histórico de 2025, publicado no JAMA Internal Medicine, projeta que os 93 milhões de tomografias computadorizadas realizadas nos Estados Unidos em 2023 resultarão em aproximadamente 103.000 casos futuros de câncer ao longo da vida dos pacientes expostos. Essa projeção impressionante sugere que as tomografias computadorizadas podem ser responsáveis por cerca de 5% de todos os novos diagnósticos de câncer anualmente nos Estados Unidos.
Embora o risco individual de uma única tomografia computadorizada permaneça relativamente pequeno, o impacto populacional torna-se substancial quando multiplicado por milhões de pacientes. O estudo enfatiza que as tomografias computadorizadas abdominais e pélvicas contribuem para quase 40% desses cânceres projetados, sendo o câncer de pulmão a malignidade projetada mais comum, seguido pelo câncer de cólon.
3. Quais tipos de câncer são mais comumente associados à exposição à radiação da tomografia computadorizada?
Os cânceres induzidos por radiação em tomografias computadorizadas mais comumente incluem leucemia, câncer de pulmão, câncer de cólon, câncer de bexiga, câncer de tireoide e câncer de mama. Os riscos específicos de câncer variam de acordo com a região do corpo examinada e a idade da exposição, sendo os órgãos diretamente expostos à radiação os que apresentam maior risco.
Um estudo abrangente realizado em Taiwan constatou que a exposição à tomografia computadorizada foi associada a um aumento de 2,55 vezes no risco de câncer de tireoide e de 1,55 vezes no risco de leucemia, com claras relações dose-resposta. Tumores cerebrais representam uma preocupação particular para pacientes submetidos a tomografias computadorizadas de crânio, especialmente em populações pediátricas, onde o tecido cerebral em desenvolvimento apresenta maior radiossensibilidade.
4. Por que as crianças são particularmente vulneráveis aos riscos de radiação das tomografias computadorizadas?
Crianças enfrentam riscos desproporcionalmente elevados com a radiação de TC devido à sua maior radiossensibilidade celular e maior expectativa de vida restante, o que proporciona mais tempo para o desenvolvimento de cânceres induzidos por radiação. Suas células em rápida divisão e órgãos em desenvolvimento são substancialmente mais suscetíveis aos danos da radiação do que os tecidos adultos, com algumas estimativas sugerindo que crianças podem ser até dez vezes mais sensíveis à radiação do que adultos.
O estudo pioneiro do registro do NHS britânico, com 178.604 crianças, constatou que aquelas expostas a doses cumulativas de 30 mGy ou mais apresentaram um risco três vezes maior de leucemia, enquanto a exposição a 50 mGy ou mais resultou em risco igualmente elevado de tumor cerebral. De forma alarmante, apenas 5 a 10 tomografias computadorizadas de crânio em crianças menores de 15 anos podem acumular exposição à radiação suficiente para aumentar significativamente o risco de câncer, sendo as crianças mais novas as que enfrentam os maiores riscos.
5. O que é o modelo linear sem limiar e como ele se relaciona com a segurança da tomografia computadorizada?
O modelo linear sem limiar (LNT), adotado por organizações internacionais de proteção radiológica, incluindo a Comissão Internacional de Proteção Radiológica, pressupõe que qualquer quantidade de exposição à radiação ionizante acarreta um risco finito de câncer, sem um limite seguro abaixo do qual a radiação seja inofensiva. Este modelo pressupõe que o risco de câncer aumenta linearmente com a dose de radiação e que os efeitos são estocásticos (aleatórios) e cumulativos ao longo do tempo.
Segundo este modelo, mesmo as doses relativamente baixas de tomografias computadorizadas individuais contribuem para o risco de câncer ao longo da vida, com os riscos se acumulando ao longo de múltiplas exposições. Enquanto alguns radiologistas debatem se o modelo LNT reflete com precisão a realidade biológica em doses muito baixas, importantes órgãos científicos, incluindo o comitê BEIR VII da Academia Nacional, endossam essa abordagem conservadora como a base mais prudente para os padrões de proteção radiológica.
6. Como os riscos de radiação se acumulam para pacientes que passam por várias tomografias computadorizadas ao longo da vida?
Os efeitos da radiação são cumulativos, o que significa que cada tomografia computadorizada aumenta a carga de radiação total ao longo da vida do paciente, independentemente do intervalo de tempo entre as exposições. Análises da Harvard Health indicam que pacientes submetidos a múltiplas tomografias computadorizadas enfrentam riscos aumentados de câncer, variando de 2,7% a 12% acima do valor basal, dependendo do número e dos tipos de exames realizados.
Esse risco cumulativo preocupa particularmente pacientes com doenças crônicas que exigem exames de imagem repetidos para monitoramento, visto que alguns indivíduos realizam dezenas de tomografias computadorizadas ao longo da vida. Uma revisão sistemática constatou que os riscos de câncer aumentam lentamente durante a exposição à radiação abaixo de 55 mSv, mas aceleram rapidamente acima desse limite, sugerindo que pacientes submetidos a múltiplos exames podem passar para categorias de risco mais elevadas, nas quais efeitos determinísticos se tornam mais prováveis.
7. Qual a porcentagem de centros médicos acadêmicos que informam adequadamente os pacientes sobre os riscos da radiação da TC?
Uma pesquisa abrangente com 91 centros médicos acadêmicos dos EUA revelou que apenas 15% das instituições informavam rotineiramente os pacientes sobre os potenciais riscos de radiação em exames de tomografia computadorizada. Essa estatística chocante contrasta fortemente com os 84% dos centros que discutem reações alérgicas a agentes de contraste, apesar da exposição à radiação representar um risco mais significativo a longo prazo para a maioria dos pacientes.
Ainda mais preocupante, apenas 9% dos locais pesquisados informam os pacientes sobre alternativas à tomografia computadorizada que podem evitar completamente a exposição à radiação. Essa falha sistemática em comunicar os riscos conhecidos viola os princípios fundamentais do consentimento informado e da autonomia do paciente, impedindo-os de tomar decisões verdadeiramente informadas sobre seus cuidados médicos.
8. Qual é a lacuna entre a percepção do médico e a experiência do paciente em relação à comunicação de risco de TC?
Existe uma discrepância gritante entre o que os médicos acreditam comunicar e o que os pacientes realmente ouvem sobre os riscos da TC. Em um estudo realizado em um pronto-socorro, 78% dos médicos relataram que discutiam rotineiramente os riscos da radiação da TC com os pacientes, mas apenas 20% dos pacientes se lembravam de ter sido informados sobre a exposição à radiação.
Essa lacuna na comunicação reflete múltiplos fatores, incluindo pressão de tempo, medo de desencorajar os pacientes de realizarem exames necessários e suposições sobre a compreensão do paciente. Muitos médicos citam preocupações de que a discussão sobre os riscos da radiação possa afastar os pacientes de procedimentos diagnósticos que podem salvar vidas, levando-os a minimizar ou omitir completamente as discussões sobre riscos.
9. Como as práticas atuais de consentimento informado para tomografias computadorizadas violam os princípios bioéticos?
As práticas atuais de imagem por TC violam sistematicamente o princípio da autonomia ao não fornecer aos pacientes informações suficientes para que tomem decisões voluntárias e informadas sobre seus cuidados. A omissão rotineira de informações sobre riscos de radiação, enfatizando preocupações menos significativas, como reações ao contraste, representa uma abordagem paternalista que nega aos pacientes seu direito fundamental à autodeterminação.
O princípio da não maleficência (“não causar dano”) é igualmente comprometido quando os profissionais de saúde não divulgam os riscos conhecidos da radiação, especialmente para populações vulneráveis, como crianças e gestantes. Juristas argumentam que o verdadeiro consentimento informado exige a transição da simples coleta de assinaturas para discussões abrangentes sobre risco-benefício, que reconheçam as incertezas científicas e, ao mesmo tempo, respeitem os valores e as preferências dos pacientes.
10. Quais barreiras estruturais impedem o consentimento informado eficaz em exames de TC?
A divisão de responsabilidades entre médicos solicitantes, radiologistas e tecnólogos cria lacunas de responsabilização, onde nenhum profissional assume a responsabilidade integral pela comunicação de riscos. A maioria dos médicos solicitantes se concentra em explicar a necessidade da tomografia computadorizada, enquanto os tecnólogos em radiologia geralmente lidam com a divulgação dos riscos imediatamente antes do procedimento, deixando os pacientes com tempo insuficiente para processar as informações ou considerar alternativas.
Outras barreiras incluem a separação física entre os departamentos de solicitação e execução, as restrições de tempo em ambientes clínicos movimentados e a falta de protocolos padronizados para comunicação de risco. Essa abordagem fragmentada não fornece aos pacientes informações coerentes, fornecidas em um momento em que eles podem participar significativamente da tomada de decisões sobre seus cuidados.
11. Como a medicina preventiva contribui para o uso excessivo de tomografias computadorizadas e quais são os custos associados?
A medicina preventiva impulsiona o uso excessivo de tomografia computadorizada, com um estudo prospectivo em um centro de trauma de nível I constatando que 38% das tomografias computadorizadas (416 de um total de 1.097) foram solicitadas principalmente para fins preventivos, em vez de uma indicação clínica clara. Esses exames com motivação preventiva resultaram em quase US$ 120.000 em custos extras, expondo os pacientes a uma média de 8,8 mSv de radiação desnecessária por pessoa.
O impacto financeiro vai muito além dos custos diretos dos exames, com as práticas de medicina preventiva contribuindo com cerca de US$ 501 milhões anuais em gastos desnecessários com saúde devido ao excesso de exames de TC. Particularmente preocupante é que apenas 2,2% dos exames solicitados preventivamente, que de outra forma não teriam sido realizados, resultaram em mudanças atuais no gerenciamento de pacientes, evidenciando a ineficiência da prática médica movida pelo medo.
12. Qual o papel dos incentivos financeiros e do autoencaminhamento na solicitação excessiva de TC?
Médicos que possuem ou têm participação financeira em instalações de diagnóstico por imagem apresentam taxas de solicitação de tomografia computadorizada significativamente maiores do que aqueles sem tais conflitos de interesse. Um relatório do Escritório de Prestação de Contas do Governo dos EUA (Government Accountability Office) constatou que médicos que começaram a se autoencaminhar praticamente dobraram suas taxas de encaminhamento para tomografia computadorizada/ressonância magnética, resultando em aproximadamente 400.000 exames adicionais e US$ 109 milhões em custos extras em um único ano.
Esses exames com motivação financeira representam conflitos claros entre o lucro do médico e a segurança do paciente, expondo-os desnecessariamente à radiação para procedimentos considerados provavelmente desnecessários. A brecha na autorreferência cria incentivos perversos, nos quais os médicos podem lucrar diretamente com cada exame solicitado, independentemente da adequação clínica ou do potencial dano ao paciente.
13. Como os modelos de reembolso por serviço incentivam o uso excessivo de TC?
Os sistemas de pagamento por serviço recompensam o volume de imagens em vez da utilização adequada, criando pressões institucionais para maximizar o número de exames, independentemente da necessidade clínica. As unidades de saúde enfrentam pressões financeiras significativas para amortizar rapidamente equipamentos caros de TC, com scanners típicos custando milhões de dólares e exigindo altas taxas de utilização para justificar sua compra.
Essas estruturas econômicas significam que os médicos enfrentam poucas penalidades financeiras por solicitarem tomografias computadorizadas em excesso, enquanto as instituições se beneficiam de cada exame adicional realizado. O desalinhamento entre incentivos de pagamento e segurança do paciente perpetua um sistema em que mais exames de imagem são recompensados financeiramente, mesmo quando não trazem nenhum benefício clínico e expõem os pacientes a radiação desnecessária.
14. Quais expectativas dos pacientes e fatores culturais levam à realização de exames de TC desnecessários?
A percepção pública predominante de que “quanto mais exames, melhor” cria pressão para a realização de tomografias computadorizadas, mesmo em situações de baixa produtividade. Os pacientes frequentemente equiparam o atendimento completo a exames de imagem abrangentes, considerando as tomografias computadorizadas como uma prova reconfortante de que suas preocupações estão sendo levadas a sério, enquanto os médicos podem solicitar exames preventivamente para atender às expectativas percebidas pelos pacientes.
A cultura moderna da saúde tornou a imagem avançada sinônimo de atendimento de alta qualidade, normalizando a tomografia computadorizada como parte rotineira da avaliação médica, em vez de uma ferramenta seletiva que exige justificativa cuidadosa. Essa mentalidade cultural dificulta que os médicos pratiquem medicina conservadora sem parecerem negligentes ou indiferentes às preocupações dos pacientes.
15. O que aconteceu durante o incidente de superexposição à radiação no Cedars-Sinai Medical Center?
Entre 2008 e 2009, o Centro Médico Cedars-Sinai submeteu 206 pacientes submetidos a tomografias computadorizadas de perfusão cerebral a doses de radiação até oito vezes maiores do que o previsto, com muitos recebendo doses equivalentes ao dobro do que pacientes com câncer normalmente recebem durante a radioterapia. Aproximadamente 40% dos pacientes afetados apresentaram efeitos físicos imediatos, incluindo perda de cabelo irregular, vermelhidão da pele e, em alguns casos, perda de memória e problemas de equilíbrio.
O incidente permaneceu sem ser detectado por 18 meses, apesar dos sinais clínicos óbvios, descobertos apenas quando um único paciente relatou perda de cabelo e contatou o hospital diretamente. Esse reconhecimento tardio revela falhas sistemáticas no monitoramento da radiação e na identificação de efeitos adversos, com o incidente levando a ações regulatórias da FDA, à legislação histórica de controle de radiação da Califórnia e a diversas ações coletivas que buscam indenização mínima de US$ 5 milhões pelo monitoramento médico contínuo.
16. Como os programas de triagem de TC de corpo inteiro exemplificam os problemas com o uso excessivo da TC?
Programas de tomografia computadorizada de corpo inteiro comercializados para indivíduos assintomáticos representam talvez o exemplo mais claro do uso excessivo da tomografia computadorizada, oferecendo exames a pessoas saudáveis, apesar da ausência de evidências de benefício em termos de mortalidade. A FDA alerta explicitamente que a tomografia computadorizada de corpo inteiro em indivíduos saudáveis provavelmente causará mais mal do que bem, com exposição à radiação equivalente a várias centenas de radiografias de tórax por exame, conferindo risco de câncer sem benefício comprovado.
Esses programas normalmente cobram US$ 1.000 por exame, gerando custos adicionais médios de US$ 2.500 por pessoa para exames de acompanhamento de achados incidentais. As sociedades profissionais desaconselham, de forma unânime, a realização de tomografias computadorizadas de rastreamento injustificadas, reconhecendo que elas geram principalmente ansiedade, procedimentos desnecessários e exposição à radiação, sem, no entanto, melhorar os resultados de saúde.
17. O que são descobertas incidentais e como elas levam a intervenções médicas em cascata?
Achados incidentais são anormalidades inesperadas detectadas em tomografias computadorizadas, sem relação com o motivo original da imagem, ocorrendo em aproximadamente 25% de todos os exames de tomografia computadorizada. Esses achados, frequentemente cistos benignos, nódulos ou outras anomalias que jamais teriam causado sintomas ou danos, desencadeiam uma série de exames adicionais, biópsias e até mesmo emergências para investigar sua importância.
Estudos mostram que até 30-40% das tomografias computadorizadas abdominais identificam lesões incidentais, enquanto ensaios clínicos de rastreamento de câncer de pulmão constataram que um terço dos pacientes apresentou resultados falso-positivos após dois exames, com 1 em cada 15 sendo submetido a procedimentos invasivos desnecessários. Essas consequências geram estresse psicológico, complicações físicas decorrentes dos procedimentos e custos que variam de US$ 1.100 a US$ 3.500 por paciente, tudo por anormalidades que não representavam nenhuma ameaça no momento.
18. Como o uso da TC varia internacionalmente e o que podemos aprender com essas diferenças?
Os padrões internacionais de utilização de TC revelam variações marcantes que sugerem influências culturais, econômicas e regulatórias nas práticas de imagem. A Coreia do Sul lidera globalmente com 311,1 exames de TC por mil pessoas anualmente, seguida de perto pelos Estados Unidos com 289,2 por mil, enquanto muitos países europeus apresentam taxas substancialmente mais baixas, como a Alemanha com 158,1 e os Países Baixos com 148,2 por mil.
Essas diferenças não podem ser explicadas apenas pelos resultados de saúde, visto que países com menor utilização de TC frequentemente alcançam métricas de saúde populacional comparáveis ou superiores. As variações sugerem que grande parte dos exames em países com alta utilização pode ser desnecessária, motivada mais por medicina preventiva, incentivos econômicos e expectativas culturais do que por uma necessidade médica genuína.
19. O que é o princípio ALARA e por que ele é insuficiente para lidar com o uso excessivo de TC?
O princípio ALARA (“As Low As Reasonably Achievable” – Tão Baixo Quanto Razoavelmente Alcançável) fornece a base teórica para a proteção radiológica em exames de imagem médica, determinando que as doses de radiação devem ser minimizadas, sem deixar de atingir os objetivos diagnósticos. No entanto, o ALARA concentra-se exclusivamente na otimização da dose para exames que já foram considerados necessários, deixando de abordar a questão mais fundamental de se a imagem deve ser realizada.
Análises recentes sugerem que o foco restrito do ALARA na redução técnica de dose pode, na verdade, legitimar o uso excessivo, ao implicar que qualquer exame pode ser tornado aceitável por meio da otimização da dose. O princípio carece de mecanismos para questionar a adequação da utilização, permitindo que exames desnecessários sejam realizados desde que as doses sejam minimizadas, falhando, assim, em prevenir a maior parte da exposição evitável à radiação.
20. Como a ressonância magnética e a ultrassonografia se comparam como alternativas à tomografia computadorizada?
A ressonância magnética e a ultrassonografia oferecem alternativas de imagem sem radiação que permanecem subutilizadas, apesar das significativas vantagens de segurança. A ressonância magnética proporciona contraste superior aos tecidos moles em comparação à tomografia computadorizada, tornando-a particularmente valiosa para imagens neurológicas, musculoesqueléticas e abdominais, enquanto a ultrassonografia oferece recursos de imagem em tempo real, ideais para monitoramento da gravidez, avaliação cardíaca e orientação de procedimentos.
No entanto, barreiras estruturais limitam a adoção de modalidades alternativas, incluindo o tempo de exame mais longo da ressonância magnética (30 a 60 minutos versus 5 a 10 minutos da tomografia computadorizada), custos mais elevados e disponibilidade reduzida. Essas restrições práticas frequentemente levam os médicos a optar pela tomografia computadorizada, apesar dos riscos da radiação, principalmente em situações de emergência, onde o diagnóstico rápido tem precedência sobre as considerações de risco de câncer a longo prazo.
21. Quais avanços tecnológicos foram feitos para reduzir as doses de radiação em tomografias computadorizadas?
Os tomógrafos computadorizados modernos incorporam tecnologias sofisticadas de redução de dose, incluindo algoritmos de reconstrução iterativos, controle automático de exposição e protocolos otimizados que podem gerar imagens diagnósticas com significativamente menos radiação do que equipamentos mais antigos. O padrão CT Dose Check da National Electrical Manufacturers Association exige notificações pop-up quando as doses de radiação excedem limites pré-determinados, ajudando a prevenir a superexposição acidental.
Apesar desses avanços, persistem variações substanciais nas doses de radiação para procedimentos idênticos em diferentes instalações, com doses diferindo por fatores de 10 ou mais. Embora a tecnologia permita exames mais seguros, essas ferramentas se concentram na magnitude da dose em vez da adequação da utilização, mantendo os padrões fundamentais de uso excessivo inalterados, mesmo com a redução dos riscos individuais dos exames.
22. O que as campanhas Image Gently e Image Wisely estão tentando alcançar?
A Image Gently, lançada em 2007 por organizações de radiologia pediátrica, concentra-se na redução da exposição à radiação em crianças por meio da iniciativa “Pause and Pulse” (Pausa e Pulso), que incentiva os profissionais a fazerem uma pausa antes de solicitar tomografias computadorizadas pediátricas e a otimizar as doses com base no tamanho da criança. A campanha promove parâmetros de tomografia computadorizada “de tamanho infantil” e enfatiza que crianças não são adultos pequenos em termos de sensibilidade à radiação.
A Image Wisely estende princípios semelhantes à imagiologia adulta, promovendo a conscientização de que “mais nem sempre é melhor” na imagiologia médica. Ambas as campanhas disseminam as melhores práticas para redução de dose e utilização adequada, embora se baseiem principalmente na adoção voluntária e na educação profissional, em vez de requisitos obrigatórios ou fiscalização regulatória.
23. Quão eficaz foi a iniciativa Choosing Wisely na redução do uso inadequado de TC?
A campanha Choosing Wisely, lançada em 2012, reuniu o apoio de mais de 80 sociedades médicas com mais de 500 recomendações específicas contra intervenções médicas de baixo custo, incluindo diversos cenários de tomografia computadorizada. A iniciativa capacita médicos e pacientes a questionar exames desnecessários, enfatizando a comunicação sobre por que evitar a tomografia computadorizada pode, às vezes, ser a escolha mais segura.
Apesar do amplo apoio e conscientização, o impacto do Choosing Wisely na prática clínica atual permanece limitado pela falta de mecanismos de fiscalização e incentivos financeiros para a adesão. Estudos sugerem que campanhas de conscientização por si só são insuficientes para reduzir substancialmente o uso excessivo de TC sem abordar as pressões sistêmicas subjacentes, incluindo preocupações com a medicina preventiva, incentivos econômicos e cultura institucional.
24. Qual o papel do FDA na regulamentação da TC e quais são suas limitações?
A FDA regula os sistemas de TC sob dupla autoridade, tanto como produtos eletrônicos emissores de radiação quanto como dispositivos médicos, com foco principal nos padrões de fabricação de equipamentos, incluindo recursos de segurança e requisitos de relatórios de dosagem. Após incidentes de superexposição de alto perfil, a FDA implementou requisitos aprimorados para prevenir overdoses acidentais e aprimorar o controle de qualidade.
No entanto, a supervisão da FDA se concentra na segurança dos equipamentos em vez dos padrões de uso clínico, criando lacunas regulatórias no combate ao uso excessivo e inadequado. A agência não tem autoridade para regular a frequência com que as tomografias computadorizadas são solicitadas ou se são clinicamente justificadas, deixando essas decisões críticas a critério clínico, sem supervisão ou responsabilização significativas.
25. Como as pressões econômicas dos caros equipamentos de TC influenciam as práticas de varredura?
As unidades de saúde enfrentam intensa pressão para maximizar o retorno sobre os investimentos em tomógrafos computadorizados, com unidades típicas custando vários milhões de dólares e exigindo altas taxas de utilização para justificar os custos de aquisição e manutenção. Essas pressões por equipamentos de capital criam exigências institucionais de volume, independentemente da adequação clínica, visto que o tempo de espera do tomógrafo representa perda de receita.
Os requisitos de amortização rápida para equipamentos de imagem caros significam que as instituições têm fortes incentivos financeiros para manter os scanners ocupados, levando à redução dos limites para solicitação de exames e a esforços de marketing para aumentar a utilização. Essa realidade econômica entra em conflito direto com as considerações de segurança do paciente, visto que a saúde financeira institucional passa a depender da manutenção de altos volumes de exames.
26. Quais reformas específicas são necessárias na supervisão regulatória da tomografia computadorizada?
Uma reforma regulatória abrangente deve incluir requisitos obrigatórios de consentimento informado que especifiquem os riscos de radiação e alternativas de imagem, programas de revisão de utilização que visem o uso inadequado e mudanças na política de reembolso que recompensem imagens apropriadas em vez de imagens de alto volume. A supervisão federal deve se expandir para além dos padrões de equipamentos, incluindo diretrizes de prática clínica, especialmente para populações vulneráveis.
Iniciativas estaduais, como a lei de controle de radiação da Califórnia de 2010, fornecem modelos para uma supervisão aprimorada por meio de requisitos de documentação de doses, relatórios obrigatórios de superexposição e padrões de acreditação de instalações. A padronização nacional desses requisitos poderia abordar as abordagens fragmentadas atuais, garantindo, ao mesmo tempo, a proteção consistente dos pacientes em todos os sistemas de saúde.
27. Como os sistemas de reembolso baseados em valor podem ajudar a reduzir o uso excessivo de TC?
Modelos de pagamento baseados em valor, que recompensam a utilização adequada em vez do volume, poderiam realinhar fundamentalmente os incentivos econômicos com a segurança do paciente, tornando exames desnecessários financeiramente desvantajosos em vez de lucrativos. Esses sistemas remunerariam os provedores com base nos resultados dos pacientes e na adesão a diretrizes baseadas em evidências, e não no número de exames realizados.
Sistemas de apoio à decisão clínica integrados a prontuários eletrônicos de saúde podem fornecer orientação em tempo real sobre a adequação dos exames de imagem, monitorando o histórico de exposição à radiação, facilitando a adoção das melhores práticas pelos profissionais de saúde. Combinadas com a reforma salarial, essas ferramentas podem criar um ambiente de saúde em que a escolha de imagem mais segura e adequada também seja a mais recompensada financeiramente.
28. Que mudanças na educação médica poderiam preparar melhor os médicos para usar a TC adequadamente?
A educação médica deve ir além da interpretação técnica de imagens, incluindo treinamento abrangente em biologia da radiação, comunicação de riscos e competências de tomada de decisão compartilhada. Os currículos atuais oferecem treinamento limitado em radiologia, deixando os médicos despreparados para discutir os riscos da radiação ou avaliar criticamente a adequação das imagens.
O treinamento aprimorado deve incluir experiência prática com regras de decisão clínica, compreensão dos efeitos cumulativos da radiação e habilidades de comunicação para discutir incertezas com os pacientes. Requisitos regulares de educação continuada com foco nas diretrizes atuais de imagem e segurança radiológica podem garantir que os médicos em atividade mantenham o conhecimento atualizado sobre o uso adequado da TC.
29. Quais consequências legais resultaram de incidentes de superexposição à TC?
Grandes incidentes de superexposição desencadearam consequências legais substanciais, incluindo ações coletivas que buscam milhões em indenização por monitoramento médico e indenização. O incidente no Cedars-Sinai resultou em vários processos contra o centro médico e o fabricante do equipamento, com os autores buscando indenização mínima de US$ 5 milhões para financiar os exames de câncer cerebral em andamento.
Essas ações judiciais levaram a mudanças regulatórias, incluindo a histórica legislação de controle de radiação da Califórnia e o aprimoramento dos requisitos de supervisão da FDA. Além de acordos financeiros, o litígio aumentou a conscientização sobre a responsabilidade institucional por falhas na segurança radiológica e a importância de programas robustos de garantia de qualidade.
30. Qual é a tensão fundamental entre os benefícios diagnósticos da TC e seus potenciais danos?
A tomografia computadorizada exemplifica a espada de dois gumes da medicina moderna: uma ferramenta diagnóstica indispensável que salva inúmeras vidas por meio de diagnósticos rápidos e precisos, ao mesmo tempo em que expõe pacientes à radiação cancerígena. Quando usada adequadamente para condições graves como trauma, AVC ou planejamento cirúrgico, os benefícios da tomografia computadorizada superam claramente seus riscos.
O desafio reside em distinguir entre exames necessários e desnecessários, visto que os benefícios diagnósticos imediatos são visíveis, enquanto os cânceres induzidos por radiação se desenvolvem silenciosamente ao longo dos anos. Essa desconexão temporária entre benefício e dano, combinada com pressões sistêmicas que favorecem o uso excessivo, cria um ambiente em que os ganhos diagnósticos de curto prazo superam consistentemente a prevenção do câncer a longo prazo, exigindo reformas fundamentais para restaurar o equilíbrio adequado.
Fim do texto.
A indústria médico farmacêutica criada pelo oligarca do petróleo John D. Rockefeller lucra trilhões com a doença e não com a cura. A Big Pharma não está interessada em curar ninguém, mas sim em ter uma fonte constante de pessoas doentes para vender seus medicamentos sintéticos, vacinas e tratamentos tóxicos. Os medicamentos farmacêuticos são hoje a terceira principal causa de mortes, após doenças cardíacas e câncer nos Estados Unidos, Europa e outros países.
As revistas médicas tornaram-se propaganda para as grandes empresas farmacêuticas e a medicina alopática nada mais é do que uma casa de prostituição da Big Pharma. As mortes por câncer turbo, parada cardíaca súbita e outras doenças dispararam desde 2020, após a implementação global das vacinas “seguras e eficazes” do Covid.
Mas e se eu lhe dissesse que curar o câncer se tornou ILEGAL desde 1939, só para alimentar uma indústria multibilionária que prospera com pesquisas perpétuas, quimioterapia tóxica, arrecadação de fundos sem fim e a falsa esperança de que a cura está próxima? A Big Pharma faz parte do Culto à Morte de Saturno para o envenenamento da população.
Você sabia que existe uma lei de 1939 que tornou ILEGAL curar o câncer?
Morte pela medicina alopática – A história do criminoso cartel farmacêutico Rockefeller.



































